RESULTADOS DE LA BÚSQUEDA
Se encontraron 3568 resultados sin ingresar un término de búsqueda
- Infarto Agudo de Miocardio ( IAM ): Cambios en el ECG
El infarto del músculo cardíaco produce cambios en el ECG que evolucionan durante horas, días y semanas de una manera relativamente predecible. Cambios hiperagudos Frecuentemente ignorado, aunque a menudo sutil, algunos o todos de los siguientes pueden observarse minutos después del infarto: • Aumento del Tiempo de activación ventricular , ya que el infarto de miocardio es más lento Conducir impulsos eléctricos. El intervalo entre el inicio del QRS y el vértice de la onda R puede prolongarse> 0.045 segundos. • Aumenta la altura de la onda R puede verse inicialmente en derivaciones inferiores en MI inferior. • Segmento ST con pendiente ascendente : habiendo perdido la concavidad ascendente normal, el segmento ST se endereza, luego se inclina hacia arriba, antes de volverse electo vated. • Ondas T altas y ensanchadas . Evolución de los cambios agudos En forma aislada, ninguno de estos cambios es específico de MI. En combinación, y con un historial apropiado, pueden diagnosticar MI: • Elevación del ST : el cambio de ECG más importante. Los segmentos ST se convierten cóncava hacia abajo y son significativos si están elevados> 1 mm en 2 derivaciones de extremidades, o > 2 mm en 2 cables de cofre adyacentes. • La d epresión recíproca de ST puede ocurrir en el "lado opuesto" del corazón. • Las ondas Q patológicas reflejan eléctricamente inerte miocardio necrótico. Las derivaciones de ECG sobre un infarto transmural grande muestran ondas QS profundas. Las derivaciones dirigidas hacia la periferia de un infarto grande o sobre un infarto más pequeño pueden mostrar un complejo QR o una pérdida de amplitud de onda R. • Inversión de la onda T : típicamente profundamente invertida, simétrica y puntiaguda. • Pueden desarrollarse problemas de conducción . LBBB en un paciente con dolor torácico cardíaco agudo hace que la interpretación del ECG sea muy difícil. LBBB no tiene que ser nuevo para ser significativo. No retrasar la intervención en pacientes. con una buena historia clínica de infarto de miocardio para obtener ECG antiguos. Criterios de Sgarbossa para diagnosticar SCA en presencia de LBBB • Elevación del segmento ST> 1 mm en derivaciones con complejos QRS positivos. • Depresión del segmento ST en las derivaciones V1, V2 o V3. • Elevación del segmento ST> 5 mm en plomo con complejos QRS negativos. Si los 3 están presentes, es probable que ocurra un IM. Cambios crónicos En los meses posteriores a un IM, los cambios en el ECG se resuelven en un grado variable. Los segmentos ST se vuelven isoeléctricos, a menos que se desarrolle un aneurisma ventricular. Las ondas T gradualmente se vuelven + ve nuevamente. Las ondas Q generalmente permanecen, lo que indica MI en algún momento en el pasado.
- Infarto Agudo de Miocardio ( IAM ): Cambios en el ECG 2
Localización de infarto de miocardio El IM generalmente afecta el ventrículo izquierdo (LV), ocasionalmente el ventrículo derecho (RV), pero prácticamente nunca las aurículas. La parte del miocardio afectada está implicada por qué derivaciones muestran cambios (Tabla 3.3). ---- Tabla ----- Infarto de miocardio posterior El IM posterior casi siempre ocurre como parte del IM inferior (postero-inferior) o lateral (postero-lateral). Ningún electrodo convencional ve el corazón posterior, ya que los tejidos que intervienen producen una señal atenuada. El diagnóstico de ECG de IM posterior verdadero se puede hacer mediante el uso de V7–9 y de los cambios recíprocos observados en las derivaciones V1–3: R alta, ligeramente ensanchada (recíproca de Q), depresión ST cóncava (recíproca de elevación ST), vertical alto T ensanchado (recíproco de T invertido). Infarto ventricular derecho Esto ocurre con mayor frecuencia como parte de un IM inferior. En presencia de cambios de IM agudo en las derivaciones inferiores, la elevación del ST en V1 sugiere afectación ventricular derecha. En este caso, registre una traza de ECG desde el cable V4R. El diagnóstico de infarto de RV ayuda a determinar el tratamiento de la insuficiencia cardíaca resultante. Trate la falla del VD con líquidos IV para mantener una presión de llenado adecuada y tenga precaución si considera el uso de nitratos. Suministro de sangre al corazón y a la arteria coronaria. La arteria descendente anterior izquierda irriga las áreas cardíacas anterior y septal (Fig. 3.9). La rama circunfleja irriga el aspecto anterolateral del corazón. La arteria coronaria derecha irriga el ventrículo derecho. En la mayoría de las personas, la arteria coronaria derecha también irriga el nódulo sinoauricular, la pared inferior del ventrículo izquierdo y el tabique ventricular. En el 15% de los individuos, la rama inferior de la arteria coronaria izquierda (dominación izquierda) suministra la pared inferior. ECG of subendocardial infarct Fig 3.9 Vascularización del corazon
- STEMI: Tratamiento
La velocidad es crucial: el tiempo es músculo. El control de la ambulancia puede alertar al servicio de urgencias antes de un paciente con dolor torácico de tipo cardíaco. Trabajar de manera eficiente en equipo para garantizar que el tratamiento no se demore: • Administre O2 para mantener SpO2 94–98% y conecte el monitor cardíaco. • Obtenga acceso IV y tome muestras de U&E, glucosa, FBC, marcadores cardíacos. • Proporcione pequeños incrementos de analgesia con opioides IV ajustados según el efecto. • Asegúrese de que el paciente haya tenido 300 mg de aspirina y 300 mg de clopidogrel VO. • Cardiología de contacto para la intervención coronaria percutánea primaria. (PCI). Organizar el transporte al laboratorio de cateterismo. • Para los pacientes sometidos a PCI, considere el receptor de glucoproteína IIb / IIIa IV antagonista como adyuvante. Guiarse por el protocolo local. • Si PCI no está disponible, considere la trombolisis y monitoree cuidadosamente. comienzo HBPM, heparina o fondaparinux, según los protocolos locales. • Si el dolor continúa, administre IVI GTN (comience con 0.6mg / hy e i según sea necesario), siempre que la presión arterial sistólica sea> 90 mmHg. • Considere atenolol (5 mg lentamente por vía intravenosa durante 5 minutos, repetido una vez después 15 min), o metoprolol, a menos que esté contraindicado (p. Ej., Insuficiencia cardíaca no controlada, hipotensión, bradiarritmias, EPOC). Indicaciones para PCI o trombolisis • Elevación ST de> 1 mm en 2 derivaciones de extremidades, o • Elevación del ST de 2 mm en 2 o más derivaciones torácicas contiguas, o • LBBB en presencia de un historial típico de infarto agudo de miocardio (NB: LBBB hace No tiene que ser nuevo). Angioplastia primaria para elevación del segmento ST MI La intervención coronaria percutánea primaria (angioplastia coronaria y colocación de stent) es el tratamiento de elección para STEMI. En comparación con la trombólisis, la ICP administrada dentro de las 12 horas posteriores al inicio de los síntomas da como resultado tasas más bajas de mortalidad y reinfarto. Cuanto antes se realice, mayores serán los beneficios. Trombolisis Si no se puede realizar PCI dentro de los 90 minutos posteriores al diagnóstico, la terapia trombolítica es una alternativa. Los beneficios se reducen notablemente con el retraso de tiempo, por lo que si PCI no está disponible, no demore la administración de un agente trombolítico. Las áreas rurales con largos traslados hospitalarios pueden tener un protocolo para la trombolisis administrada en ambulancia, con la ayuda del asesoramiento de telemedicina del servicio de urgencias o cardiología. Los pacientes que se presentan> 12 horas después del inicio de los síntomas no se beneficiarán de la trombolisis. Los accidentes cerebrovasculares, la hemorragia intracraneal y las hemorragias importantes son más comunes en pacientes que reciben trombólisis. El sangrado intracraneal es más común en pacientes de edad avanzada, aquellos con hipertensión al ingreso y aquellos que reciben tPA. Antes de administrar la trombolisis, siempre explique los beneficios y riesgos para el paciente. Obtenga el consentimiento verbal para dar el medicamento y registre esto en las notas. Contraindicaciones para la trombolisis. La mayoría son relativos, pero discuta cualquier contraindicación con el paciente y la cardiología: • Lesión en la cabeza, accidente cerebrovascular reciente, neurocirugía previa o tumor cerebral. • Sangrado GI o GU reciente, menstruación o coagulopatía / warfarina. • Hipertensión severa (egsystolicBP> 200mmHg, diastolicBP> 120mmHg), disección aórtica o pericarditis. • Punción del vaso no compresible (p. Ej., Vena subclavia), RCP traumática, d GCS post-detención. • Cirugía mayor en las últimas semanas. • El embarazo. Elección de agentes trombolíticos. El activador de plasminógeno tisular (tPA), en lugar de estreptoquinasa, es el agente de elección. Siempre use tPA si la estreptoquinasa se administró hace> 5 días o en un infarto de miocardio anterior en un paciente <75 años y <4 horas de aparición de síntomas, o si es hipotensor (presión arterial sistólica <90 mmHg). Alteplase (tPA recombinante (rtPA)) es más eficaz dado por un régimen acelerado, por ejemplo, 15 mg de bolo IV, seguido de 0,75 mg / kg (máx. 50 mg) IVI durante 30 minutos, luego 0,5 mg / kg (máx. 35 mg) IVI durante 60 minutos. Administre HBPM (p. Ej. Enoxaparina 1mg / kg stat) o heparina concomitantemente a través de una línea IV separada (5000 unidades de bolo IV, luego 1000 unidades / hora IV), de acuerdo con los protocolos locales. Reteplase (tPA modificado) se puede administrar como dos bolos IV de 10 unidades cada uno con una separación de 30 minutos. Administre HBPM / heparina en cuanto a alteplasa. Tenecteplase (tPA modificado) se administra como un único bolo IV durante 10 segundos. Dosis según el peso (<60 kg = 30 mg; 60–69 kg = 35 mg; 70–79 kg = 40 mg; 80–89 kg = 45 mg;> 90 kg = 50 mg). Administre HBPM / heparina en cuanto a alteplasa. Estreptoquinasa administrada en unidades de 1,5 megagramos por IVI continua durante 1 hora. La estreptoquinasa es alergénica (puede requerir clorfenamina IV lenta de 10 mg e hidrocortisona intravenosa de 100 mg) y con frecuencia causa hipotensión (tasa d IVI e inclina la cabeza hacia abajo; el tratamiento rara vez debe suspenderse). Después de una infección estreptocócica reciente, la estreptoquinasa puede ser ineficaz debido a los anticuerpos producidos. Otro tratamiento a tener en cuenta Las arritmias ocurren comúnmente después de un infarto de miocardio. Los ectópicos ventriculares ocasionales o la FA transitoria (que dura <30 segundos) no requieren tratamiento. Observe si hay TV / FV repentina y trate como en b Paro cardíaco. Hipocalemia Tratar si K + <4 mmol / L. Edema pulmonar Tratar como se describe en su capítulo. Choque cardiogénico disminución del gasto cardíaco con hipoxia tisular, que no mejora con la corrección del volumen intravascular. La mortalidad es del 50 al 80%. Póngase en contacto con la UCI y el cardiólogo. Es posible que se requiera una ecocardiografía para excluir afecciones que requieren reparación quirúrgica urgente (insuficiencia mitral por rotura del músculo papilar, disección aórtica, rotura del tabique ventricular, taponamiento cardíaco por rotura de la pared ventricular) o EP masiva. Si se excluyen, la intervención coronaria de emergencia puede aumentar la supervivencia.
- Tratamiento de las Bradiarritmias
El tratamiento de emergencia de la bradicardia depende de dos factores importantes: el estado clínico del paciente y el riesgo de asistolia. Administre O2, inserte una cánula IV y siga las Pautas del Consejo Europeo de Resucitación 2010 que se muestran a continuación (www.resus.org.uk). La atropina es el fármaco de primera línea. La dosis estándar es de 500 mcg IV, que puede repetirse hasta un total de 3 mg. Las dosis adicionales no son efectivas y pueden provocar efectos tóxicos (por ejemplo, psicosis, retención urinaria). La adrenalina (epinefrina) se puede usar como una medida de temporización antes de la estimulación transvenosa si no se dispone de un marcapasos externo. Administrar mediante infusión controlada a 2–10 mcg / min, titulando según la respuesta (6 mg de adrenalina en 500 ml de solución salina al 0,9% infundida a 10–50 ml / h). La estimulación transcutánea externa está disponible en la mayoría de los desfibriladores. Permite que pase una corriente de estimulación entre 2 electrodos adhesivos colocados sobre el frente del cofre y la espalda. Seleccione el modo de estimulación de demanda externa a una velocidad de 70 / min, luego gradualmente la corriente de estimulación desde cero hasta que se muestre la captura en el monitor. Clínicamente, la captura da como resultado un pulso periférico palpable al ritmo estimulado y una mejoría clínica en la condición del paciente. Proporcione pequeñas dosis de opioides por vía intravenosa ± sedación si el paciente encuentra que la estimulación externa es muy incómoda. La estimulación cardíaca transvenosa es el tratamiento de elección para los pacientes con bradicardia con riesgo de asistolia. La técnica solo debe ser realizada por un médico experimentado. La ruta de acceso preferida es la vena yugular interna o subclavia. Sin embargo, si recientemente se ha administrado o se contempla la trombólisis, o si el paciente está tomando anticoagulantes, utilice la vena femoral derecha. Obtenga un CXR para excluir complicaciones. Un marcapasos ventricular que funcione correctamente produce un pico de estimulación seguido de un QRS ensanchado y extraño. Marcapasos permanentes y desfibriladores implantables Se utilizan dispositivos implantables cada vez más sofisticados para controlar las arritmias. Ocasionalmente, un paciente se presentará al servicio de urgencias con un marcapasos que no funcione correctamente. Obtenga asesoramiento especializado urgente. La estimulación transcutánea externa proporcionará apoyo temporal mientras se resuelve el problema. Es posible que se necesite un imán especial para inactivar un desfibrilador implantable que se dispara repetidamente. >> Algorritmo de Tratamiento de la Bradicardia. www.resus.org.uk <<
- Infarto Agudo de Miocardio con Elevación del segmento ST ( STEMI)
La enfermedad coronaria es la principal causa de muerte en el mundo occidental. Se cree que la mortalidad por IM agudo es del 45%, y el 70% de estas muertes se producen antes de llegar a la atención médica. Los factores de riesgo contributivos para el infarto de miocardio incluyen tabaquismo, hipertensión, edad, sexo masculino, diabetes, hiperlipidemia e historia familiar. Fisiopatología del IAM El infarto de miocardio afecta principalmente al ventrículo izquierdo. Suele ser el resultado de una oclusión repentina de una arteria coronaria o una de sus ramas por trombosis sobre una placa ateromatosa preexistente. Los pacientes con IHD corren el riesgo de sufrir un infarto de miocardio si se ejercen tensiones adicionales sobre su circulación miocárdica ya grave (por ejemplo, un alto nivel de carboxihemoglobina (COHb) después de la inhalación de humo). El IM también puede ocurrir en procesos vasculíticos, por ejemplo, arteritis craneal y enfermedad de Kawasaki. Diagnóstico de infarto de miocardio El diagnóstico de IM agudo requiere 2 de las siguientes 3 características: • Antecedentes de dolor torácico isquémico de tipo cardíaco. • Cambios evolutivos en los ECG seriales. • Un aumento en los marcadores cardíacos séricos. Tenga en cuenta que entre el 50 y el 60% de los pacientes no tendrán un ECG de diagnóstico al llegar y hasta el 17% tendrá un ECG inicial completamente normal. La presentación tardía no mejora la precisión diagnóstica del ECG. Historia Clínica La presentación clásica es de aparición repentina, dolor torácico central severo y constante, que se irradia a los brazos, el cuello o la mandíbula. Esto puede ser similar a la angina de pecho anterior, pero es mucho más grave y no se alivia con GTN. El dolor generalmente se acompaña de uno o más síntomas asociados: sudoración, náuseas, vómitos, disnea. La presentación atípica es común. Tener un alto nivel de sospecha. Muchos pacientes describen dolor atípico, algunos lo atribuyen a la indigestión (desconfíe del dolor "dispéptico" de nueva aparición). Hasta un tercio de los pacientes con IAM no informan dolor en el pecho. Estos pacientes tienden a ser mayores, tienen más probabilidades de ser mujeres, tienen antecedentes de diabetes o insuficiencia cardíaca y tienen una mayor mortalidad. Estos pacientes pueden presentar: • LVF. • Colapso o síncope (a menudo con lesiones asociadas, por ejemplo, lesión en la cabeza). • Confusión. • Carrera. • Un hallazgo incidental de ECG en una fecha posterior. En un paciente que presenta un posible infarto de miocardio, indague sobre antecedentes médicos anteriores (CI, hipertensión, diabetes, hiperlipidemia) y contraindicaciones para la trombolisis. Preguntar sobre el historial de drogas, incluidas las drogas de abuso (particularmente cocaína). Examen Físico El examen y la reanimación inicial (mantener la SpO2 en el rango normal, la cánula IV, la analgesia) van de la mano. El paciente puede estar pálido, sudoroso y angustiado. El examen suele ser normal a menos que se hayan superado las complicaciones (p. Ej., Arritmias, FVI). Examen inicial directo para buscar estas complicaciones y excluir diagnósticos alternativos: • Verifique el pulso, la presión arterial y el seguimiento del seguimiento (? Arritmia o shock cardiogénico). • Escuche el corazón (? Murmullos o tercer sonido del corazón). • Escuche los campos pulmonares (? LVF [ Insuficiencia Cardíaca Izquierda ], neumonía, neumotórax). • Compruebe los pulsos periféricos (disección aórtica). • Revise las piernas en busca de evidencia de trombosis venosa profunda (? Tromboembolismo Pulmonar ). • Palpe la sensibilidad o las masas abdominales (colecistitis, pancreatitis, úlcera péptica perforada, aneurisma aórtico roto). Investigaciones El diagnóstico de infarto de miocardio con elevación del segmento ST en las primeras horas se basa en la historia y los cambios en el ECG (los marcadores cardíacos séricos pueden tardar varias horas en elevarse, ver más abajo). • Registre un ECG lo antes posible, idealmente dentro de unos minutos de llegada al hospital. A veces, los pacientes llegan al hospital con ECG de calidad diagnóstica ya registrada por los paramédicos. Si el ECG inicial es normal, pero los síntomas son sospechosos, repita el ECG cada 15 minutos y vuelva a evaluar. • Solicitar notas antiguas (pueden contener ECG anteriores para comparar). • Asegure la monitorización cardíaca continua y la oximetría de pulso. • Monitorear la PA ( Presión Arterial ) y la frecuencia respiratoria. • Obtener acceso venoso y enviar sangre para marcadores cardíacos, urea y electrolitos, glucosa, FBC, lípidos. • Obtenga un Radiografía de tórax si hay sospecha de Insuficiencia Cardíaca o disección aórtica. Marcadores cardíacos Las troponinas ahora se usan universalmente. La troponina T (cTnT) y la troponina I (cTnI) son proteínas prácticamente exclusivas de los miocitos cardíacos. Son altamente específicos y sensibles, pero solo tienen la máxima precisión después de 12 horas. La troponina T y I no pueden ser usadas para descartar MI en las primeras horas. Además, las células cardíacas pueden liberar troponina a la sangre cuando el músculo cardíaco se daña por pericarditis, embolia pulmonar con una gran carga de coágulo o sepsis. La insuficiencia renal reduce la excreción de troponina. Unidades de evaluación del dolor torácico Estas unidades se están estableciendo en algunos ED ( Departamento de Emergencias ). Se utiliza una combinación de ECG, monitoreo del segmento ST, marcadores cardíacos y pruebas de ejercicio para permitir el alta de pacientes de riesgo bajo a moderado dentro de las 6-12 horas. Sin embargo, simplemente excluir un síndrome coronario agudo es solo una parte de la evaluación del dolor de pecho.
- Aspectos clínicos del paciente con Traumatismo craneoencefálico.
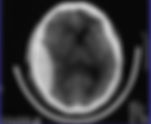
Introducción: El traumatismo craneoencefálico, es una lesión de tipo orgánica, física, que implica, el deterioro de las capacidades funcionales del cerebro, ante un tipo de lesión que involucra alta energía o impacto con alta cinética y desaceleración secundaria. Aún cuando existen patologías que condicionan complicaciones neurológicas, el TCE (como lo denominaremos, de ahora en adelante), tiene el rol preponderante, dominante, como causa de muerte en personas adultas jóvenes y adultos maduros entre 25 y 45 años de edad. Datos duros y puros: estimaciones de hasta 1.700.000 personas son afectadas por un TCE, con lesiones de origen traumático, tan solo en el área de Estados Unidos. En la sociedad altamente industrializada, representa una alta incidencia, siendo considerada la primera causa de muerte, y en aquéllos, que han tenido o padecido esta experiencia, tendrán una secuela funcional a raíz de dicho proceso, de tipo físico, psicológico, además de limitar, disfuncionar o reducir la calidad de vida de los pacientes. Estadísticas muestran, valores de incidencia de hasta 200 casos por cada 100.000 habitantes. La mayoría de las defunciones suceden practicamente al arribar a una unidad hospitalaria. Un TCE, grave, con compromiso neurológico evidente e inmediato, puede llegar hasta un 25% de incidencias. EL TCE ha tenido su evolución conforme ha avanzado la ciencia médica, tanto en su tratamiento, abordaje y las distintas técnicas de monitoreo y neuroimagen que ahora se cuenta. Básicamente el TCE, puede ser de pequeño, mediano y alto impacto, (por la fuerza de la inercia o la colisión contra un objeto fijo inamovible). Las actuales técnicas de biología molecular, nos ha permitido saber toda la serie de procesos que se llevan a cabo, siquiera inmediato, acerca de la glía, la corteza cerebral, y los cambios que las neuronas sufren, los cuales pueden ser reversibles o irreversibles. Bases fisiológicas en el TCE: A) Reconocer los diferentes espacios dentro del compartimiento craneal y cerebral. B) La Doctrina de Monro-Kellie. C) EL flujo sanguíneo Cerebral. Los compartimentos craneales por precisión anatómica, están comprendidos, y clasificados de la siguiente manera: 1) Cráneo. 2) Duramadre (con sus hojas parietal y visceral). 3) Espacio Subdural. 4) Aracnoides. 5) Espacio subaracnoideo. 6) Piamadre. 7) Cerebro: sustancia gris y sustancia blanca. 8) El sistema ventricular. La presión intracraneal, en estado de reposo, es de aproximadamente, 10mmHg , si por alguna causa, se encuentra elevada, constituye un factor de mal pronóstico, pues se encuentra asociada a factores como isquemia, y reducción de la perfusión cerebral, y por ende, lisis neuronal. La doctrina de Monro-Kellie, es un concepto fundamental, para comprender las grandes implicaciones fisiopatológicas que suceden en un evento como el TCE. La doctrina, establece, que el volumen total del contenido intracraneal , debe permanecer constante, debido a que el medio en el que se encuentra, (el cráneo), funciona como una caja rígida, y que no se logra expandir, con límites muy marcados para lo cual al ocurrir un evento que condicione un cambio brusco de posición, aceleración-desaceleración, volumen incrementado (hemorragia, evento vascular cerebral, EVC, entre otros) ocasiona modificaciones a la presión Intracraneal, con lo que la masa encefálica sufre compresión y cambios dinámicos a merced de ello. El flujo sanguíneo cerebral, (FSC), es en sí mismo, un marcador, que tiene la capacidad de contraerse o dilatarse en respuesta a modificaciones con respecto a la presión arterial media (PAM). Entre el 15 y 25% del Gasto Cardíaco (GC), se encuentra dirigido al cerebro, con un valor de flujo cerebral de 40-50 ml de sangre/100grs de tejiido cerebral/minuto. Las condiciones que determina su ajuste son: Consumo Metabólico de Oxígeno Cerebral (CMRO2), Autorregulación por resistencia vascular cerebral, y la Presión de perfusión Cerebral. El valor fisiológico de la PAM es de aproximadamente 95mmHg , así como debe de conocerse el concepto de presión de perfusión cerebral , que se mide en base al cálculo de la PAM menos la presión Intracraneal. (95mmHg – 10mmHg), por lo que la Presión de Perfusión Cerebral (PPC) es de aproximadamente 80-95mmHg, algunas bibliografías sugieren hasta 100mmHg. El CMRO2, corresponde al gasto energético basal cerebral, lo que se traduce en su función al mantener el potencial de membrana (y por lo tanto, su capacidad de conducción de impulsos nerviosos, así como la despolarización y repolarización de la membrana, sus potenciales de acción). EL 90% del CMRO2, corresponde al tejido neuronal, y solo un 10% al tejido de la glía o de sostén. Condiciones patológicas, como la anemia o la hipoxia, reducen la capacidad y el contenido arterial de oxígeno, lo que determina una disminución de la capacidad de oxígeno efectiva perfundida a las neuronas. La autorregulación cerebral, se basa en la vasoconstricción, o vasodilatación, de la resistencia vascular cerebral, el cual tiene la finalidad de mantener un flujo sanguíneo cerebral acorde a las necesidades metabólicas cerebrales de oxígeno de cada situacion que se suscita. FISIOPATOLOGIA BASICA : Ocurre inmediatamente después del impacto. A nivel celular puede continuar su desarrollo durante las primeras horas de la lesión. Las consecuencias de este fenómeno son lesiones funcionales o estructurales, reversibles e irreversibles, focales o difusas. Desde el punto de vista microscópico, el daño primario se caracteriza por lesión celular, laceraciones, desgarro y retracción de los axones, rotura y torsión vascular. La lesión axonal difusa (LAD) constituye el exponente básico del daño cerebral difuso, pudiendo incluirse aquí el daño cerebral hipóxico o isquémico. La LAD traumática se produce por rotación de la sustancia gris sobre la sustancia blanca, por efecto de fuerzas que actúan sobre los axones en sentido lineal o angular, produciendo su alteración física (axotomía primaria) o funcional (axotomía secundaria). En cuanto al aspecto macroscópico, se caracteriza por la presencia de lesiones múltiples y pequeñas en áreas encefálicas específicas, como los centros semiovales de la sustancia blanca subcortical de ambos hemisferios cerebrales, el cuerpo calloso, cuadrantes dorsolaterales del mesencéfalo, en los pedúnculos cerebelosos e incluso en el bulbo. El daño cerebral isquémico que suele acompañar o sobreponerse a la LAD, puede ser consecuencia de hipoxia cerebral, aumento de las necesidades cerebrales de oxígeno (fiebre, convulsiones), alteración en la regulación del flujo sanguíneo cerebral (vasoplejía), obstrucciones de la microcirculación o lesión por excitotoxicidad. Sea cual fuere la causa, enseguida de la lesión se inicia un círculo vicioso de fenómenos neurotóxicos que se retroalimentan y refuerzan entre sí, cuya última parada es la isquemia y muerte celular. ABORDAJE PRIMARIO DEL PACIENTE CON TCE EN BASE A GLASGOW COMA ESCALE, Y SU CLÍNICA. EL GCS es una puntuación clínica objetiva de la gravedad de la lesión encefalica ocurrida. Un valor de 8 y menores, es sugerente de una lesión cerebral grave. GCS entre 9 y 12 puntos: Lesión leve. De manera primaria, debe de practicarse el ABCDE de la reanimación ATLS del paciente con traumatismo. A) Airway. (Vía aérea) B) Breathing (Ventilación) C) Circulation. (Circulación) D) Disability (Déficit Neurológico) E) Exposure (Exposición). La evaluación del paciente , debe de realizarse desde el mismo sitio donde ocurrió el evento o accidente, llevando a cabo la revisión primaria con ABCDE. Las lesiones leves, clínicamente son definidas por pacientes que experimentan desorientación, amnesia parcial o pérdida transitoria de la consciencia, aunque el paciente se encuentra hablando, consciente, y responde con soltura los cuestionamientos que se le realiza, puede incluso estar en movimiento, algunos presentan vértigo, pero no debemos de alejar la vigilancia de nuestro paciente. Por convencionalismo y práctica intrahospitalaria , si no presentan datos de focalización, déficit neurológico, o alteración del estado de consciencia y sensorio se puede dar de alta al paciente en un lapso de 6-8 horas, sabiendo que debemos dejar la cita abierta a urgencias, expresamente definida, si se llegaran a observar a posteriori, síntomas asociados a déficit neurológico. La mayoría de los pacientes que sufre esta situación, se recuperan sin incidentes aparentes o complicaciones. Es de vital importancia, el tener en cuenta el mecanismo de lesión que produjo la pérdida de la consciencia, por breve que ésta haya sido. Manejo del TCE Moderado: Los pacientes con TCE moderado, pueden seguir órdenes que se les haya indicado, pese al evento traumático, aunque por lapsos se encuentran confusos, presentan somnolencia, cursando con déficit neurológico localizado, un 10% de éstos pacientes entran en coma, es importante mantener en ellos el monitoreo, verificar cambios en el patrón de frecuencia respiratoria, así como del sensorio, verificar los reflejos primitivos si estos se encuentran aumentados o disminuidos. Recordemos que el principal determinante de la evolución del TCE es la lesión primaria ocurrida. Fuente: ATLS 10ª ed. Español, American College of Surgeons, The Committee of Trauma, cap. 6, pp. 198. Manejo del TCE Grave: A) Verificar compromiso de la vía aérea superior. B) Intubación endotraqueal inmediata si el paciente tiene un GCS menor a 8, hipoventilación, hipotensión, agitación psicomotriz, o traumatismo maxilofacial grave. C) La intubación del paciente ha de suponerse como si tuviera el estómago con alimento, y con potencial lesión de columna cervical, por lo que requerirá de protección para ello. D) El uso del collarín es fundamental para la protección de la columna cervical. E) La inducción de la secuencia anestésica involucra el manejo de hipnótico, y relajante muscular. F) La maniobra de Sellick es útil para prevenir la broncoaspiración, y facilitar la visualización de la vía aérea. G) La fijación del TET (Tubo Endotraqueal), no debe ser sujeta a compresión en el cuello, por el riesgo potencial de aumento de PIC por presentar una dificultad para el retorno venoso. H) Debe asegurarse mantener la SATO2 en valores mínimos de 95%. Abordaje Diagnóstico: Por fractura craneal: Se llega a presentar hasta en un 4% en la base de cráneo, son mas frecuentes e intensas si se acompañan de lesión del macizo facial o columna cervical. Clínicamente se presenta en fosa anterior, signo del mapache (equimosis periorbitaria), rinorragia, ceguera, anosmia. Fosa media: hemotímpano, otorragia, otorraquia, hipoacusia, estrabismo, así como parálisis facial periférica. Fosa posterior: Signo de Battle (hematoma de la apófisis mastoides, con acompañamiento de lesiones del IX al XII pares craneales), concurre con lesiones de la carótida interna, así como lesiones en la glándula hipófisis. Lesiones asociadas al parénquima cerebral: Hematoma epidural, el cual se forma en la cara interna del cráneo y la duramadre, con una forma biconvexa. Clínicamente presentan: 1.- Pérdida inicial de la consciencia. 2.- Deterioro rápidamente progresivo. 3.- Anisocoria, hemiparesia contralateral, midriasis ipsilateral. Lesión ocupante de parénquima cerebral, caracterizado por tener la forma de sol naciente o sol amaneciendo, éste caso se presenta con síndrome compresivo, desplazamiento de estructuras de la línea media, así como de borramiento de la sustancia gris cerebral, siendo ocupada por colección hemática que aumenta progresivamente. Lesión extracerebral, hiperdensa, o de mayor densidad al resto del tejido observado, de forma lenticular, biconvexa y algunas veces ovoidea. Hematoma Epidural. Tomado de: www.elesfenoides.blogspot.com.es La causa más común de un hematoma epidural es: Laceración o ruptura de origen traumático de la arteria meníngea media, así como lesión de origen traumático de seno venoso dural. Hematoma Subdural: Lesión que involucra hasta cada 3 de 10 lesiones vasculares de origen traumático en los casos severos. Posee la forma de una semiluna, la acumulación de sangre se presenta entre la duramadre y la aracnoides, secundario a la ruptura de vasos de la corteza cerebral y senos venosos durales. Los indicadores de mal pronóstico son: Desviación evidente de la línea media, coma profundo, mayor tamaño del lecho hemático formado, así como contusión cerebral y lesiones exocraneanas. En virtud al desarrollo e instauración de las lesiones conforme al tiempo clasificaremos sus condicionantes clínicos: 0-72 horas (hiperagudo): náusea, vómito, cefalea progresiva, crisis convulsivas, así como signos de focalización, y pérdida paulatina de la consciencia. 72 horas – 21 días (subagudo): cursan con somnolencia, desorientación, así como náusea, vómito, cefalea y focalización. 21 días – cronicidad: Se presenta más frecuentemente en personas con hábito alcohólico, pacientes con tratamiento anticoagulante, así como en ancianos. Especialmente en éstos últimos, el traumatismo puede ser mínimo y pasar inadvertido. Clínicamente reconocibles por bradipsiquia, cefalea persistente, cambios de la personalidad, obnubilación parcial o completa, incontinencia de esfínteres. El sangrado lento de las estructuras venosas retrasa la aparición de los signos y síntomas clínicos, por lo que la compresión de la masa encefálica ocurre durante un tiempo prolongado ocurriendo lesiones isquémicas y tisulares. Pie de página: Enfermo crítico y emergencias, Editorial Elsevier, 2012, España, Capítulo 75, pp. 783-790 Pie de página: Cruz López AM y cols. Aten. Fam. 2019;26(1):28-33. http://dx.doi.org/10.22201/facmed.14058871p.2019.1.67714 Importante Hematoma subdural de espesor máximo de aprox. 7mm, lesión hiperdensa, con compresión y desplazamiento de línea media, paciente que cursa con síndrome compresivo, con clínica y signos de focalización neurológica. Pie de página: Cruz López AM y cols. Aten. Fam. 2019;26(1):28-33. http://dx.doi.org/10.22201/facmed.14058871p.2019.1.67714 Extenso Hematoma epidural hiperdenso, con presencia de borramiento de circunvoluciones cerebrales, colección hemática con puntilleo en hemisferio cerebral derecho, compresión del ventrículo lateral derecho y desplazamiento de la línea media. CRITERIOS DE NUEVA ORLEANS Los criterios de Nueva Orleans, son una herramienta, que nos ayuda a comprender mejor el espectro, así como la toma de decisiones diagnósticas adecuada, teniendo en cuenta la edad, las veces que el paciente tiene vómito o intolerancia a la vía oral, persistencia de amnesia anterógrada, presencia de lesiones de tejidos blandos y de compromiso de la calota craneal. Pronóstico: Debido a diferentes tipos de complicaciones derivadas del TCE, debemos de analizar las siguientes entidades clínicas: 1.- Edema Cerebral. 2.- Hipertensión Intracraneal. 3.- Daño Axonal Difuso. Algunas conclusiones: Es importante saber tomar de una manera adecuada las decisiones en el servicio de urgencias, buscando siempre que las condiciones del paciente tanto a corto como a medio y largo plazo, sean las mejores, en virtud, de evitar tanto la cascada de eventos fisiopatológicos, como de las posibles complicaciones que puedan surgir durante el curso agudo de un TCE. Es fundamental que los médicos de primer contacto, y los que se encuentran en un área de urgencias, se encuentren familiarizados con los manejos, la evaluación inicial, la evaluación secundaria, el grado de severidad de la lesión, así como el manejo adecuado del ABCDE, en la unidad de choque de urgencias. El uso de estudios tan simples como una rxs de cráneo con adecuada técnica, hasta la interpretación de estudios avanzados como la Tomografía Axial Computarizada o La Resonancia Magnética, y su interpretación correcta nos llevará a mejorar el manejo inmediato, y disminuir las secuelas físicas, psíquicas y funcionales del paciente que presente TCE, mejorando las posibilidades de retornar a sus funciones y reincoporarse a su medio habitual. BIBLIOGRAFIA DEL TEMA: 1.- Karni A, Holtzman R, Bass T, Zorman G, Carter L, Rodriguez L, et al. Traumatic head injury in the anticoagulated elderly patients: a lethal combination. Am Surg. 2001;67:1098-100. 2.- Williams T, Sadjadi J, Harken AH, Victorino GP. The necessity to assess anticoagulation status in elderly injured patients. J Trauma. 2008;65:772-7 3.- Boto GR, Lobato RD, Rivas JJ, et al: Basal ganglia hematomas in severely head injured patients: Clinicoradiological analysis of 37 cases. J Neurosurg 94:224, 2001. 4.- Bowman KM, Blau A, Reich R: Psychiatric states following head injury in adults and children. In: Feiring EH (ed): Brock’s Injuries of the Brain and Spinal Cord and Their Coverings , 5th ed. New York, Springer-Verlag, 1974, pp 570–613. 5.- Enfermo crítico y emergencias, Editorial Elsevier, 2012, España, Capítulo 75, pp. 783-790. 6.- Cruz López AM y cols. Aten. Fam. 2019;26(1):28-33. http://dx.doi.org/10.22201/facmed.14058871p.2019.1.67714 7.- Protocolos y procedimientos en el paciente crítico, Gutierrez-Lizaldi P, Editorial Manual Moderno, 2012, cap. 3, pp. 15-20. 8.- Stochetti N, Cormio M: Fisiopatología de la lesión neuroló- gica aguda. Terapia Intensiva. Sociedad Argentina de Terapia Intensiva. 3ª ed. Editorial Médica Panamericana, 2000:181-186. 9.- Mittal R, Vermani E, Tweedie I et al .; Critical care in the emergency department: traumatic brain injury. Emerg Med J 2009;26(7):513-517. 10.- https://www.nejm.org/doi/pdf/10.1056/NEJM200007133430204 . 11.- https://www.intramed.net/contenidover.asp?contenidoid=72491 12.- Guevara Melcón, Antonio, & Obregón Marín, Ashley. (2012). Tratamiento médico de un hematoma subdural crónico. Revista Cubana de Cirugía , 51 (1), 65-70. 13.- https://neurorgs.net/informacion-al-paciente/patologia-craneoencefalica/hematoma-subdural/
- Derrame Pulmonar
En circunstancias normales, cada cavidad pleural contiene <20 ml de líquido. Causas del Derrame: Se diagnostica un exudado si el líquido pleural: proteína sérica> 0.5, fluido: LDH en suero> 0.6, o LDH fluido> 2/3 los límites superiores del valor normal de laboratorio para LDH en suero. Exudados , ocurren en los siguientes casos : • Neumonía (bacteriana, viral, micoplasma). • Malignidad (carcinoma bronquial, mesotelioma, linfoma). • TB ( Tuberculosis ) • Tromboembolismo Pulmonar con infarto pulmonar. • Enfermedad vascular del colágeno (L.E.S, artritis reumatoide). • Absceso subfrénico. • Absceso hepático amebiano. • Pancreatitis. • Quilotórax (lesión del conducto torácico - rara). Transudados • Fallo cardiaco. • Síndrome nefrótico. • Falla hepática. • Hiperestimulación ovárica. • El fibroma ovárico (síndrome de Meig, raro). • Diálisis peritoneal. Presentación clínica Los síntomas generalmente se deben al proceso subyacente de la enfermedad. Un dolor leve sordo y disnea (inicialmente en el ejercicio, luego en reposo) pueden ocurrir si el derrame es grande. Un historial de vómitos seguido de dolor en el pecho apunta a un esófago roto, una emergencia quirúrgica. Los signos de un derrame no son aparentes hasta que estén presentes> 500 ml . La disnea , embotamiento pedregoso a la percusión, con ausencia de sonidos respiratorios sobre el derrame son característicos. La respiración bronquial se puede escuchar justo por encima del derrame. Los derrames unilaterales muy grandes pueden producir evidencia de desplazamiento mediastínico (lejos de la colección de líquido). Investigaciones CXR ( Radiografía de Tórax ) puede demostrar derrames pleurales tan pequeños como 250 ml, como una reducción del ángulo costofrénico. Otras investigaciones dependen de la causa probable. Tratamiento Proporcionar O 2 y resucitar según sea necesario, de acuerdo con el subyacente patología. La aspiración pleural terapéutica de emergencia rara vez se requiere en el servicio de urgencias, excepto cuando se sospecha hemotórax. Consulte al equipo médico para una investigación adicional (incluida la aspiración pleural diagnóstica guiada por ultrasonido).
- Aspiración Pulmonar
La aspiración de material sólido o líquido en las vías respiratorias superiores e inferiores es probable cuando una o más de las siguientes características están presentes: • disminución del GCS: lesión en la cabeza, accidente cerebrovascular, sobredosis, convulsiones, sedación, anestesia. • disminución de la Tos y / o náuseas: relacionadas con los factores anteriores y / o disfunción bulbar, intubación / extubación, síndrome de Guillain-Barré, esclerosis múltiple, miastenia gravis. • Tendencia a regurgitar / vomitar: alcohol, estómago lleno, patología del tracto gastrointestinal superior (incluyendo hernia de hiato, obstrucción esofágica, embarazo). • Puede ocurrir en lactantes o ancianos alimentados por sonda nasogástrica. Características clínicas Las partículas grandes de alimentos son suficientes para causar una obstrucción completa de las vías respiratorias que provocan asfixia, incapacidad para hablar, esfuerzo respiratorio, cianosis, pérdida del conocimiento y muerte. Las partículas más pequeñas pueden pasar a través de las cuerdas vocales y causar tos, estridor, taquipnea y sibilancias. El 80% de los pacientes tienen <4 años de edad, siendo los cacahuetes los objetos inhalados clásicos. La presentación tardía con tos, sibilancias, hemoptisis, neumonía no resuelta, formación de abscesos o empiema ocurre en aproximadamente en un 30% de los a menudo días o semanas después. A menudo se observan vómitos / regurgitación y se confirma la aspiración pulmonar al ver el contenido gástrico en la orofaringe o la tráquea durante la intubación o después de la succión. El contenido gástrico es una mezcla de material semisólido y líquido; la aspiración conduce a un inicio repentino de disnea severa, sibilancias y cianosis. Su naturaleza ácida causa daños severos a la membrana alveolar-capilar, con desnaturalización del surfactante pulmonar, aumento de la permeabilidad pulmonar con edema y atelectasia. Los hidrocarburos (por ejemplo, gasolina, parafina) causan toxicidad pulmonar severa si la aspiración ocurre durante la ingestión o después de la regurgitación / vómito. Investigaciones 1. ABG Estos muestran hipoxemia a los pocos minutos de la aspiración de ácido. Inicialmente, los pacientes pueden hiperventilar con disminución de la pCO 2 hasta que la distensibilidad pulmonar trabaje lo suficiente como para producir hipoventilación. 2.Las anormalidades CXR se desarrollan en> 90% de los pacientes, pero pueden tomar horas/días. Las apariencias dependen de la naturaleza del material aspirado y la posición del paciente en el momento del episodio (el lóbulo inferior derecho se ve afectado con mayor frecuencia y gravedad, seguido por el lóbulo inferior izquierdo y el lóbulo medio derecho). En la aspiración severa, se observan infecciones bilaterales difusas y edema pulmonar similar a la aparición de SDRA. Los episodios menos graves producen atelectasia seguida de infiltración alveolar. 3.Cuerpo extraño intrapulmonar (incluidos los cacahuetes) Raramente radiopaco. El colapso, la hiperinflación o la consolidación resultantes suelen ser obvios y dependen de si la obstrucción es completa o parcial y si existe una infección supervenosa. Si la historia sugiere fuertemente un FB inhalado, pero el CXR es normal, considere un CXR espiratorio, que puede mostrar evidencia de atrapamiento de aire distal a la obstrucción. Prevención La prevención lo es todo. Preste atención meticulosa a la protección de las vías respiratorias. Esto puede implicar posicionamiento (inclinar la cabeza hacia abajo en el lado derecho), succión a la orofaringe (catéter Yankauer evitando la estimulación del reflujo de la mordaza) y, si es necesario, la intubación traqueal. La intubación traqueal no protege completamente contra la aspiración de líquido hacia los pulmones, pero es la mejor medida preventiva. En pacientes en riesgo, pase un tubo NG (nasogástrica) para vaciar el estómago. Sin embargo, los tubos NG también pueden predisponer a la aspiración al evitar el cierre de los esfínteres esofágicos e interferir con la tos y la limpieza de la faringe. Tratamiento Corrija la hipoxia y administre salbutamol nebulizado para el broncoespasmo asociado. Si hay aspiración de partículas, remítase a una broncoscopia urgente. Aunque la infección secundaria es común, el uso de antibióticos o esteroides no está indicado de manera rutinaria.
- HEMORRAGIA OBSTÉTRICA: DIAGNOSTICO Y MANEJO EN EL ÁREA DE URGENCIAS.
La hemorragia obstétrica en el área de urgencias, es una condición que el médico de urgencias, el médico general, y los profesionales de la salud deben de tener en cuenta para su manejo, en la cual deben solicitar apoyo oportunamente, así como de tener los hemoderivados disponibles para su uso. La mortalidad materna, las complicaciones anteparto y periparto, son condicionantes que se retroalimentan per se, al no detectarse, aparentemente, múltiples factores de riesgo que desarrollen un motivo de atención precoz o alarma. Hasta un 20% de las mujeres en condición de periparto, llegan a desarrollar patología obstétrica, con la consuecuente evidencia de complicaciones asociadas, hemorragia, shock, y falla orgánica múltiple, y compromiso vital del binomio. De igual manera, un 15% de las mujeres embarazadas en el primer trimestre, concurren con un sangrado anormal, lo cual ocasiona puede tener como resultado la pérdida gestacional. Dentro de éstas condiciones, se define a las siguientes entidades clínicas, como causantes de pérdida gestacional a lo largo de las etapas de la gestación.: A) Aborto espontáneo. B) Amenaza de Aborto. C) Aborto Incompleto. D) Huevo muerto retenido. E) Embarazo ectópico. F) Enfermedad trofoblástica gestacional. G) Sepsis obstétrica. Mucha de la casuística, llega a ocurrir en condiciones subclínicas, lo cual demerita del valor real , para efectos de conocimiento epidemiológico y demográfico. En la misma condición, la falta de desarrollo de infraestructura adecuada, es una situación que demerita la calidad de vida del binomio, así como del manejo en unidades de segundo y tercer nivel de atención en salud. Es de reconocer la relevancia entre la mortalidad materna y la hemorragia obstétrica, por lo que su adecuado manejo constituye el paradigma sobre el cual la urgencia obstétrica debe ser determinada. El incremento de la mortalidad materna se encuentra condicionada por la hemorragia obstétrica, la falta de reconocimiento al momento de determinar los signos de hipovolemia, así como el retraso del desarrollo de la cirugía (cesárea, histerectomía obstétrica, clamp arterial selectivo escalonado, etc), para contener, controlar o realizar manejo radical del proceso hemorrágico. La definición ocupacional de la WHO señala el siguiente concepto: “Pérdida sanguínea de 500ml o más, relacionado al parto, en el período inmediato, en las siguientes 24 horas, así como pérdida de más 1000ml, posterior a un evento de cesárea”. La hemorragia obstétrica, es considerado un reto, incluso, para los más expertos en el área de urgencias. Es una condición imprevisible, imperante y que amerita ser resuelta por un equipo coordinado en sus acciones y tratamiento inmediato. Diversos medios intrahospitalarios, han desarrollado protocolos de atención, ante la evidencia de una hemorragia obstétrica, uno de ellos es conocido como: código mater. El triage obstétrico, es un proceso de valoración de respuesta médica, rápida, mediante la aplicación de un sistema estandarizado de escalas aplicables a las pacientes con hemorragia activa en alguno de los trimestres de la gestación, y su uso, manejo, actuación y modos de respuesta se encuentra basado en lineamientos técnicos, científicos, académicos y de pronta respuesta para el salvamento adecuado del binomio madre-hijo. Éste sistema incluye; tratamiento en base a manejo ABC obstétrico, uso de una ruta crítica, tratamiento in situ, y traslado en caso de que se requiera. El triage obstétrico es utilizado tanto en el área de urgencias para iniciar su clasificación, así como su tratamiento inmediato, así como en las unidades de tococirugía, no se trata de un procedimiento más, sino de brindar una oportunidad de calidad para el binomio que se encuentra amenazado por pérdida hemática importante, con desarrollo de shock, hipoperfusión, y falla orgánica múltiple. Se encuentra sostenida en pilares de acción: A) Planificación desde la toma del caso. B) Atención inmediata. C) Permite a los profesionales de la salud establecer las bases del tratamiento (médico, quirúrgico, tener en cuenta a pediatría, medicina interna, terapia intensiva de adultos y neonatal). D) Evitar la morbimortalidad maternofetal. Mecanismos fisiopatológicos en el desarrollo de la hemorragia obstétrica. Durante el embarazo, existen diversos cambios y/o adaptaciones fisiológicas lo que conlleva a modificaciones hematológicas, siendo los más importantes: 1) Incremento de la masa eritrocitaria en un 20-30%. 2) Incremento del volumen plasmático de 50%, desarrollando anemia de tipo dilucional. 3) Incremento de los factores de coagulación, con disminución de la actividad del sistema fibrinolítico. 4) Disminución de la actividad del plasminógeno tisular. 5) Incremento de los niveles de fibrinógeno, con aumento del estado protrombótico. 6) Trombocitopenia fisiológica por modificaciones placentarias. 7) Aumento de actividad pro-coagulante, así como de fibrinólisis en la circulación útero-plaentaria. Éstos mecanismos, tienen por lo tanto, especial importancia en el desarrollo de la hemorragia obstétrica, por lo que cada paciente debe de ser reanimada de manera dirigida y escalonada en base a sus condicionantes clínicos de ingreso. Estos mecanismos son propicios a su mayor presentación en las 2 primeras horas después del parto. EVALUACIÓN DE LA PACIENTE CON HEMORRAGIA OBSTÉTRICA. Preparto: Evaluación clínica exhaustiva al binomio, monitorizar frecuencia cardíaca fetal, frecuencia cardíaca materna, toma de laboratoriales urgentes por Biometría Hemática, Química Sanguínea, Tiempos de Coagulación, INR, realizar usg obstétrico de urgencia a fin de determinar presencia o evidencia de Hematoma subcoriónico, placenta previa, placenta percreta o acreta, desprendimiento prematuro de placenta normoinserta, entre otras. Postparto: Tono : Trastornos de la contractilidad de la musculatura uterina derivado de causa mecánica o no. Tejido : Evidencia de restos placentarios adheridos aún al endometrio, Traumatismos del área genital que pasen inadvertidos, episiorrafia mal realizada, uterorrafia con complicaciones asociadas. Trastornos de la coagulación. PROCESO DE ATENCION DEL TRIAGE OBSTETRICO. Una vez identificados los factores de riesgo asociados al binomio, debemos de trabajar en una base escalonada a partir de criterios ya establecidos, a partir de ello se debe derivar una atención coordinada para una resolución pronta y evitar complicaciones que ponga en peligro la estabilidad hemodinámica materno-fetal. Manejo Activo del tercer período del trabajo de parto: 1) Administración de agente uteroactivo (oxitocina inmediatamente posterior al alumbramiento). 2) Tracción controlada del cordón, con buena técnica de Brandt-Andrews, maniobra de credé, maniobra de Freund, maniobra de Dublin. 3) Revisión de cavidad si se sospecha de restos placentarios retenidos. 4) Masaje uterino al finalizar procedimiento de parto, al menos por 5 minutos. CODIFICACION DE LAS CONDICIONES CLINICAS DE LA PACIENTE CON HEMORRAGIA OBSTETRICA (CODIGO DE COLORES EN TRIAGE) Hemorragia Postparto: Continúa siendo una de las principales causas de mortalidad materna, de capital relevancia en países en vías de desarrollo. Múltiples factores externos, y sociodemográficos, son los que aquejan, contribuyen, y acentúan las complicaciones en esta entidad clínica. Dentro de ellas, tenemos a las siguientes: A) Área demográfica donde ocurre el parto. B) Condiciones maternas previas al parto. C) Controles Inadecuados prenatales. D) Falta de suplementos vitamínicos a mujeres con síndrome anémico, deficiencia de zinc, magnesio, calcio, entre otros. E) Desnutrición/malnutrición/parasitosis. El concepto universal de la H. Postparto es el siguiente : “Pérdida hemática, que ocasiona signos de inestabilidad hemodinámica e hipovolemia aguda, que amenaza la integridad materna” La pérdida aguda de más de 1000cc de volumen sanguíneo en una misma unidad de tiempo, consecutivo al parto y alumbramiento es considerada como el marco referencial de la Hemorragia Postparto. Consideramos en el marco de la Etiología de la Hemorragia Postparto a los siguientes elementos: A) Placenta previa. B) Multiparidad. C) Preeclampsia Severa. D) Hemorragia Postparto en la gestación previa. E) Obesidad materna. F) Realización de cesárea de emergencia previa. G) Placenta Retenida. H) Episiotomía Mediolateral mal ejecutada. I) Trabajo de Parto Prolongado. J) Macrosomía Fetal. K) Corioamnionitis. Recordemos que el manejo intrahospitalario, depende de la edad gestacional, gravedad de los síntomas de la paciente, así como de las condiciones e infraestructura de la unidad médica donde se brinde la atención inicial. Las bases para la atención a la paciente con HO son las siguientes: 1) Monitorización hemodinámica continua no invasiva. 2) Oxígeno suplementario de acuerdo a requerimientos. 3) Valoración inmediata del bienestar fetal. 4) Administración de cristaloides, dependiendo de las condiciones hemodinámicas de la paciente, puede ser requerido en caso necesario hasta el manejo agresivo a razón de 1500-2000 o incluso mayor volumen, con posterior infusión por bomba de 300cc/hr para mantener una adecuada perfusión tisular y orgánica. 5) Tener disponibilidad del uso de sangre y hemoderivados (Sangre, PFC; Plaquetas, etc. 6) Tratamiento de los estados de coagulopatía por consumo. 7) Cesárea a prioridad, si se encuentra con signos de inestabilidad materno fetal, si la paciente ha sufrico trauma abdominal severo, herida perforante/penetrantre abdominal, muerte materna traumática, entre otros, teniendo en cuenta el uso de todos los medios posibles para la sangre y hemoderivados. Es menester recordar, que si no se cuenta con todos los medios indicados para el tratamiento de la Hemorragia obstétrica, se debe de estabilizar, de acuerdo a criterios ATLS modificados para paciente en gestación, o puerperio inmediato, y referir a la unidad médica más cercana para recibir el tratamiento completo y evitar la aparición de complicaciones que pongan en peligro la vida al binomio. Los medios farmacológicos, técnicos, y medicoquirúrgicos que disponemos para el tratamiento inmediato y agudo de la Hemorragia Postparto, son los siguientes: Oxitocina: Uno de los uterotónicos más utilizados, posee recomendación alta por la OMS como estándar de manejo de HPP. Inmediatamente posterior al parto, deben de infundirse 20 UI de Oxitocina durante la primera ahora al alumbramiento, y posteriormente 20UI durante las siguientes 8 horas, vía intravenosa. Metilergonovina: Uterotónico potente, cada ampolleta contiene 0.2mg en 1 ml, el inicio de acción tiene lugar entre los 2-5mins. Después de la admistración IM, tiene una duración aproximada de 6 horas, tiene como contraindicación es la hipertensión arterial. Carbetocina: Es una análogo sintético de la oxcitocina, posee una acción prolongada y propiedades agonistas, uniéndose a sus receptores de la musculatura lisa uterina, causando aumento de las contracciones rítmicas del útero, el comienzo de acción, es aproximadamente a los 2 mins, con una duración de 60minutos IV, y 120 minutos IM. Hemoderivados: a) Concentrado eritrocitario, con 1 unidad de aproximadamente 350-400ml, cada unidad aporta aproximadamente 1g/dl de Hemoglobina. b) El crioprecipitado, Contiene fibrinógeno, factores VIII; XIII; Factor de Von Willebrand, cada unidad aporta hasta 50mg/dl de fibrinógeno. c) Plaquetas: Cada unidad, llega a aportar hasta 30.000 plaquetas/microlitro. d) Concentrado de fibrinógeno: Está indicado cuando los niveles de fibrinógeno son críticamente bajos (-100mg/dl) e) Factor VIIa Recombinante: Utilizado para el tratamiento de pacientes con hemorragia por hemofilia tipo A o B, así como deficiencia congénita del factor VII, se inicia con dosis baja de 40-60mcg(kg/dosis, para evitar la aparición de riesgo protrombótico. f) Plasma Fresco congelado: el cual contiene todas las proteínas y factores de la coagulación, es el tratamiento para el déficit de factores de la coagulación (CID), la dosis de mantenimiento es de 10-20 mg/kg. Incrementa un 30% del total de factores de la coagulación, incluido el fibrinógeno. Técnicas Medicoquirúrgicas de urgencias ante Hemorragia Obstétrica: Pie de foto: Compresión Bimanual interna y externa, con masaje uterino, la cual no debe dejar de realizarse hasta no tener en cuenta en procedimiento definitivo para llevar a cabo. Usos del balón de Bakri endouterino: prevención y disminución de la tasa de hemorragia por lo que resulta súmamente útil para casos de hemorragia masiva, hemorragia activa con datos de shock, así como perforación traumática uterina. Incluso el montaje de un preservativo puede llegar a ser tan útil para el control del proceso hemorrágico. Pie de página: sutura supraselectiva con abordaje a lecho vascular para verificar la oclusión de vasos arteriales hipogástricos. Técnica de compresión uterina vasoselectiva B de Lynch, disminuye el volumen de sangrado, debe de realizarse por personal capacitado para dicho procedimiento. Existen riesgos asociados como perforación intestinal, necrosis uterina por exceso de compresión, piometra, sinequias. Diversos procesos técnicos para ligadura escalonada tipo Abdrabo. Ligadura de arteria uterina con método supraselectivo, escalonado, vaso arterial ingurgitado por evento de hemorragia obstétrica agudizado por coagulopatía por consumo. BIBLIOGRAFIA DEL TEMA: 1. Organización para la Cooperación y el Desarrollo Económico (OCDE), Hallado en: https://www.oecd.org/ general/searchresults/?q=embarazo%20adolescente. 2. Bahamondes L. Long term social consequences of adolescent pregnancy. An iternacional Journal of obstetrics and Ginaecology. 2018;125(12): 1201-1343 3. Garner AJ, Robertson A, Thornton C, Lee G, Makris A, Middleton S, Sullivan C, Hennessy A. Adolescent Perinatal Outcomes in South West Sydney, Australia. Mayo Clin Proc Innov Qual Outcomes. 2018;22,2(1): 10-15. 4. RodrIguez-Aguilar R. Maternal mortality in Mexico, beyond millennial development objectives: An ageperiod-cohort model. PLoS One. 2018;(21)13:3 5. Subsecretaria de Promoción y Prevención de la Salud. Lineamiento Técnico. Triage Obstétrico, Código Mater y Equipo de respuesta inmediata obstétrica. 6. Santamaría BAM, Garduño AA, López EMA, Análisis y evaluación de costos de hospitalización y atención obstétrica en adolescentes embarazadas. Ciencia UG, 2012; 2(2): 11-15 7. 7.- Brosens I, Muter J, Ewington L, Puttemans P, Petraglia F, Brosens JJ, Benagiano G. Adolescent Preeclampsia: Pathological Drivers and Clinical Prevention. Reproductive Sciences. 2018. 8.- Hemorragia Postparto. Boletín Práctico del Colegio Americano de Ginecólogos y Obstetras (ACOG)PostpartumHemorrhage. PracticeBulletinNumber 18 Octubre 2017.Obstetrics &Gynecology 2017:130;4:e168-e186 doi: 10.1097/AOG.0000000000002351. 9.- Manual breve para la práctica clínica en Emergencia Obstétrica . Ministerio de Salud de la Nación. Ed 2015. Disponible en: http://www.msal.gob.ar/images/stories/bes/graficos/0000000237cnt-manualbreve-emergencia-obstetrica.pdf 10.- A Comprehensive Textbook of POSTPARTUM HEMORRHAGE. 2nd Edition. Published on behalf of The Global Library of Women’s Medicine. www.glowm.com. Copyright © 2012 Sapiens Publishing Ltd. ISBN: 978-0-9552282-7-8. 11.-- Begley CM, Gyte GML, DevaneD, McGuireW, Weeks A. Active versus expectant management for women in thethirdstageoflabour. Cochrane Database of Systematic Reviews 2015, Issue 3. Art. No.: CD007412. DOI: 10.1002/14651858.CD007412.pub4 12- Mavrides E et al onbehalf of the Royal College of Obstetricians and Gynaecologists. Prevention and management of postpartumhaemorrhage. Green-top Guideline No. 52December 2016. BJOG 2016;124:e106–e149. 13.- Emergencias obstétricas, Vivaldo I, Osorio Suárez L, Sanchez M. Triage obstétrico, código mater y equipo de respuesta inmediata obstétrica, 1°ed. México, Lineamiento Técnico, 2016.
- ¿Cómo actuar frente a la pandemia de Covid-19? Para profesionales de la salud.
La pandemia por coronavirus, está aquí, y no debemos de entrar en pánico. Si debemos, y por obligación cívica, moral y profesional, saber acudir a instancias hospitalarias, con conocimiento de causa. Debemos de tener en cuenta los siguientes parámetros en cuanto a la identificación correcta de los pacientes en los siguientes términos: 1.- Paciente sospechoso por Covid-19: Paciente con síntomas leves: A) Paciente con infección respiratoria aguda, con fiebre, tos seca, y malestar generalizado. B) Sospecha de enfermedad pulmonar parenquimatosa. C) Antecedente de viaje reciente a la península arábiga, china, Taiwan. D) Dicho proceso infeccioso no puede ser explicado o identificado por otro agente patógeno aparentemente. 2.- Paciente con cuadro de neumonía severa: A) Paciente adolescente o adulto con infección acompañada de fiebre mayor a 38.5gc, tos, malestar generalizado, mialgias, Ritmo respiratorio superior a 30 ventilaciones por minuto, Distress respiratorio severo, saturación de oxígeno por debajo del 90%. 3.- Síndrome de distress agudo respiratorio severo. Características principales. A) Curso aproximado de 1 semana entre el inicio de los síntomas y la manifestación total del cuadro respiratorio severo. B) Imagenología por Distress respiratorio: Presencia de opacidades bilaterales, múltiples infiltrados pulmonares alveolares difusos. Pie de foto: Paciente con criterios de neumonía y síndrome de distress agudo respiratorio severo. 4.- Como implementar el control de la infección por niveles: Precauciones Standard para profesionales de salud: HAY QUE REALIZAR EL LAVADO DE MANOS HASTA 20 VECES AL DÍA!!! ANTE PACIENTE SOSPECHOSO DE CASO POR COVID-19 HAY QUE MANTENER EL AISLAMIENTO ESTRICTO. A) Realizar higiene de manos en personal de salud al menos unas 20 veces al día. B) Uso de mascarillas y equipo de protección personal (ppe). C) Evitar el contacto directo con sangre, saliva, secreciones respiratorias. D) Uso de protección facial, mascarilla de alto flujo (N95 y superiores). E) Aislar al paciente que se encuentre con síntomas sospechosos de Covid-19. F) Toma de muestras al paciente sospechoso y envío de la misma para procesamiento. G) Reconocimiento temprano del caso. H) Control de la fuente de infección y evitar su diseminación. I) Alertar a los profesionales de la salud, si existe sospecha de cualquier evidencia de clínica enfocada a Covid-19 4.- Manejo del Distress Respiratorio severo. A) Reconocer la severidad del caso, especialmente cuando el SDRA no pueda ser manejado solamente por oxígeno suplementario. A) Parámetro de FiO2 Alta en valores aproximados de (0.60 a 0.95). C) Tener en cuenta las comorbilidades de los pacientes y establecer controles estrictos de tratamiento para dichas patologías, (Hipertensión Arterial, EPOC, Asma, Fibrosis pulmonar, Insuficiencia cardíaca congestiva, antecedente de infecciones respiratorias graves, inmunosupresión, hipotiroidismo). D) Manejo de ventilación mecánica asistida no invasiva. E) Realizar preoxigenación al 100% Fi=2 al menos por 4-5 minutos previos, con dispositivo bolsa-válvula- mascarilla, y proceder a secuencia de intubación rápida. F) Estrategia de bajo volumen, y baja presión de ventilación, con metas de volumen tidal de aproximadamente 6ml/kg, pplat menor a 30cms de H2O, SpO2 88-94%. 5.- Manejo de Shock Séptico en Covid-19. A) Reconocer los signos identificativos como hipotensión, (presión sistólica menor a 90 mmHg), hipoperfusión (concentración del lactato sérico mayor a 4mmol/l), déficit neurológico, dificultad ventilatoria (hipo/hiperventilación). B) Monitoreo de la presión venosa central, y medida en base al aporte de cristaloides, con medida del gasto cardíaco. C) Aporte de cristaloides, especialmente solución Hartmann, darse los bolos de solución de manera escalonada, evitando, siempre, la sobrecarga de líquidos y complicación cardiopulmonar. D) Los vasopresores están indicados y recomendados para su manejo preferentemente por medio de línea venosa central, con rangos controlados y monitoreo estricto de la presión arterial. El manejo agresivo suele ser contraproducente E) El uso de Corticoides se encuentra aún en vías de desarrollo e investigación para ser manejado por protocolos paciente-específico. No se recomienda su uso o implementación temprana. F) La ventilación mecánica en el síndrome de distrés respiratorio agudo supone una elevación de la presión alveolar y transpulmonar que condiciona una alteración en la circulación pulmonar y supone una sobrecarga importante para la función del ventrículo derecho que puede fracasar dando lugar al cuadro clínico de cor pulmonale agudo. A recordar: El choque séptico es fundamentalmente una forma de choque distributivo y está caracterizado por aporte tisular de oxígeno inefectivo, asociado a vasodilatación periférica con gasto cardiaco aumentado. La vasodilatación y la disminución del tono arteriolar ocurre como consecuencia de la liberación de substancias tales como oxido nítrico, prostaciclinas y bradicininas. Además, la activación de canales de potasio ATP-sensibles en el músculo liso vascular y la disminución de los niveles endógenos de vasopresina puede resultar en choque vasopléjico. En el choque séptico existe una compleja interacción entre vasodilatación patológica, hipovolemia relativa y absoluta, disfunción miocárdica, mal distribución del flujo sanguíneo y anormalidades microcirculatorias, esto último puede conducir a mal distribución del gasto cardíaco, aún después de una adecuada reposición de volumen. El modo ventilatorio se debe ajustar en cada paciente según su situación hemodinámica y sus características específicas de mecánica pulmonar, de modo que, se debe distinguir qué pacientes tienen pulmones realmente reclutables mediante el empleo de niveles más elevados de PEEP, se deben evitar la elevaciones innecesarias de la presión transpulmonar, se debe evitar el colapso del tejido pulmonar y fundamentalmente se deben evitar los fenómenos de sobredistensión pulmonar. Cabe mencionar que existen 3 aspectos fundamentales al tratar pacientes con shock séptico: A) Reanimación hídrica guiada. B) Terapia Vasopresora. C) Terapia Inotrópica. La presión arterial media (PAM) es el punto final de la terapia vasopresora, sin embargo, hay que tener en cuenta que la presión arterial no siempre refleja un adecuado flujo sanguíneo microcirculatorio en especial en pacientes con sepsis. Además, el nivel preciso de la PAM como objetivo de reanimación no necesariamente es el mismo en todos los pacientes. Debemos de recordar, que debido al estado de contingencia que vivimos actualmente, no se dispone de los medio totales suficientes para lograr dar y mantener el servicio de sala de choque, sala de urgencias y de cuidados intensivos, por lo que debemos actuar antes que nada haciendo labor preventiva, más no correctiva, ante la imposibilidad física de otorgar la atención a miles de pacientes que presenten evidencia de complicaciones cardiovasculares y pulmonares en Covid-19. Bibliografía del tema: 1.- Callaway E. Time to use the p-word? Coronavirus enter dangerous new phase. Nature 2020; 579: 12. 2.- The Economist. Tourism flows and death rates suggest covid-19 is being under-reported. 2020. https://www.economist.com/graphicdetail/2020/03/07/tourism-flows-and-death-rates-suggest-covid-19-is-being-under-reported (accessed March 11, 2020). 3.- Leung G, Wuhttps J. Real-time nowcast and forecast on the extent of the Wuhan CoV outbreak, domestic and international spread. 2020. https://www.med.hku.hk/f/news/3549/7418/Wuhancoronavirus-outbreak_AN-UPDATE_20200127.pdf (accessed March 15, 2020). 4.- Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia. N Engl J Med 2020; published online Jan 29. DOI:10.1056/NEJMoa2001316. 5.- Joint Mission. Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19). 2020. https://www.who.int/ docs/default-source/coronaviruse/who-china-joint-mission-oncovid-19-final-report.pdf (accessed March 11, 2020). 6.-Johns Hopkins Center for Systems Science and Engineering. Coronavirus COVID-19 Global Cases. 2020. https://systems.jhu.edu/research/public-health/ncov/ 7.- De Backer D, Creteur J, Dubois MJ, et al. The effects of dobutamine on microcirculatory alterations in patients with septic shock are independent of its systemic effects. Crit Care Med 2006; 34: 403 - 408 8.- https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30627-9/fulltext 9.- https://doi.org/10.1016/S0140-6736(20)30628-0 10.-https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30460-8/fulltext 11.- Prevención y control de infecciones durante la atención sanitaria de casos probables o confirmados de infección por el coronavirus causante del síndrome respiratorio de Oriente Medio (MERS-CoV): orientaciones provisionales, actualizado en octubre de 2019. Ginebra, Organización Mundial de la Salud, 2019 (WHO/MERS/IPC/15.1 Rev.1 12.-https://www.elsevier.es/es-revista-medicina-clinica-2-articulo-un-mundo-una-salud-epidemia-S002577532030141X?newsletter=true&coronavirus
- MANEJO AGUDO DE LA ANAFILAXIA
RECONOCIMIENTO Y EVALUACIÓN La anafilaxia es una reacción alérgica sistémica grave. Considere siempre que haya habido un inicio rápido de dificultad respir atoria y / o hipotensión, especialmente si hay erupción cutánea y / o angioedema. SINTOMAS Y SIGNOS Vías respiratorias. Obstrucción de las vías aéreas superiores debido a angioedema: o hinchazón de lengua / garganta o estridor o sensación de cierre de garganta o voz ronca Respiración. Obstrucción de las vías aéreas inferiores: o Sibilancias o aumento de la frecuencia respiratoria o cianosis Circulación. Signos de shock: o recarga capilar deteriorada (tiempo de recarga capilar> 2 segundos) o taquicardia o hipotensión Neurológicos. Confusión o agitación o pérdida de conciencia A la Exposición del cuerpo. Cambios en la piel y la mucosa (puede no estar presente en todos los pacientes): o enrojecimiento o erupción con manchas o urticaria o picazón o angioedema o rinitis y conjuntivitis Otros sistemas afectados • Gastroenterológico: • dolor abdominal • vómitos • diarrea INVESTIGACIONES • Triptasa de mastocitos : muestra de suero y enviar a inmunología: o lo antes posible después de comenzar el tratamiento de emergencia o a las 1-2 h del inicio de los síntomas. A más tardar 4 horas • El paciente puede presentar tarde. Tome tantas muestras de suero como el tiempo ya que la presentación lo permite o indique la hora y la fecha claramente para permitir la interpretación de los resultados • Informar al paciente que será necesaria una muestra final para medir los niveles de referencia en el seguimiento DIAGNÓSTICO DIFERENCIA L • Síncope (recuperación rápida) con bradicardia en reacción vagal • Choque séptico con una erupción petequial o purpúrica • evento cardíaco agudo • Ataque de pánico con hiperventilación (es poco probable que sea hipotensor) • Asma severa aguda • Otras causas de obstrucción de las vías aéreas centrales o urticaria idiopática no alérgica y angioedema TRATAMIENTO INMEDIATO • Siga el algorritmo de tratamiento de anafilaxia de su Departamento, el presente ha sido elaborado siguiendo las NICE GUIDELINES Británicas. • Acueste al paciente plano y eleve los pies para restaurar / mantener la presión arterial. No se pare paciente o si esto causa dificultad respiratoria, siéntese paciente • Para hipotensión o dificultad respiratoria con estridor o sibilancias, administre adrenalina : o 500 microgramos (0,5 ml de solución 1: 1000) IM en el punto medio de la cara anterolateral del muslo. Si un adulto EpiPen® está más fácilmente disponible, dele esto (administra una dosis de 300 microgramos de adrenalina) • Si la hipotensión y la dificultad respiratoria no responden en 5 minutos: o administre una dosis adicional de adrenalina 500 microgramos IM (0.5 mL de solución 1: 1000). Se puede repetir a intervalos de 5 minutos según la presión arterial, la frecuencia cardíaca y la función respiratoria o monitorizar las constantes vitales continuamente • Si le preocupa el esfuerzo respiratorio del paciente / la obstrucción de las vías respiratorias, comuníquese con el anestesista • Oxígeno a una velocidad de flujo alta (10–15 L / min): consulte la guía de Oxigenoterapia en pacientes con hipoxemia aguda • Establecer acceso IV. Si la presión sistólica <100 mmHg administrar un bolo de 500 ml de lactato sódico compuesto (Hartmann's) lo más rápido posible. • Clorfenamina 10 mg por inyección IM o IV lenta o si hay broncoespasmo, administre salbutamol 5 mg a través de un nebulizador impulsado por oxígeno o Para un tratamiento adicional del broncoespasmo, siga la guía de asma aguda grave en adultos de su departamento. • Si el paciente ha estado tomando un betabloqueante no cardioselectivo [p. propranolol, oxprenolol, sotalol, timolol (incluidas las gotas para los ojos)], puede aumentar la gravedad de la anafilaxia y antagonizar la respuesta a la adrenalina. Considere la posibilidad de administrar salbutamol mediante inyección intravenosa lenta; consulte la guía de salbutamol IV • Hidrocortisona (preferiblemente como succinato de sodio) 200 mg por inyección lenta IV o IM EL PACIENTE EN SITUACIÓN GRAVE. • Cuando el paciente está gravemente enfermo y existe una duda real sobre la adecuación de la circulación y la absorción después de la inyección IM, llame al personal de cuidados críticos para que lo atienda con urgencia o transferencia a cuidados críticos lo antes posible Tratamiento adicional bajo supervisión de cuidados críticos • Considere administrar 50 microgramos de adrenalina (0.5 ml de la inyección diluida de adrenalina 1: 10,000) mediante inyección IV lenta, no más rápido que 1 ml / min mientras monitorea el ritmo cardíaco. Repita de acuerdo a la respuesta o si se requieren múltiples dosis, administre adrenalina como infusión intravenosa lenta, deteniéndose cuando se obtenga la respuesta La adrenalina IV es peligrosa, se usa solo con extremo cuidado y bajo supervisión de cuidados críticos, para aquellos en estado de shock profundo que pone en peligro la vida de inmediato SUPERVISIÓN Monitoree (incluido el ECG) continuamente todos los pacientes que experimenten anafilaxia severa hasta que la condición se estabilice y luego cada 15 minutos durante 1 hora hasta que esté completamente estable. Continuar registrando cada hora: • frecuencia cardíaca • presión arterial • frecuencia respiratoria • Si es posible, flujo espiratorio máximo (PEF) • SpO2 MANEJO POSTERIOR TRAS LA CRISIS AGUDA • Registrar el tiempo de aparición de los síntomas e identificar posibles alérgenos, p. drogas, alimentos (dentro de hora anterior), picaduras de insectos, látex • Considere prednisolona 30 mg por vía oral diariamente hasta que todos los síntomas alérgicos hayan desaparecido por completo • Clorfenamina 4 mg por vía oral cada 6 h (durante al menos 24 a 72 h para evitar recaídas) o hasta que todos los síntomas alérgicos hayan desaparecido por completo • Advierta al paciente de una posible recurrencia temprana y manténgalo en observación durante al menos 6 h. La probabilidad de recurrencia temprana aumentó en pacientes: o con reacción grave de inicio lento como resultado de anafilaxia idiopática o con asma severa o en riesgo de absorción continua de alérgenos o con historia previa de reacciones bifásicas • Considere la observación prolongada para pacientes que: o desarrolló síntomas durante la noche, que tal vez no puedan responder a ningún deterioro en condición clínica o vive en áreas donde el acceso a la atención de emergencia es difícil ALTA MÉDICA Y SEGUIMIENTO DEL PACIENTE • Todos los pacientes deben ser revisados por un médico senior antes del alta y recibir instrucciones claras para regresar al hospital si los síntomas vuelven • Aconseje evitar el alergeno si es apropiado y plan de manejo que incluya el uso de antihistamínicos para cualquier síntoma alérgico y EpiPen® • Prescriba dos dispositivos de autoinyector que contengan adrenalina 300 microgramos. Indique al paciente cuándo y cómo usar Para más información sobre Anafilaxia Consultar nuestros Cursos aqui. Encontrarás más información en nuestro blog.
- Biblioteca Virtual de Medicina GRATIS
Con el apoyo inestimable de los miembros del grupo Lex Artis Médica hemos podido lanzar una sección que deseábamos traer hace tiempo una BIBLIOTECA VIRTUAL GRATUITA. >> Pulsa aquí para acceder a la Biblioteca Virtual << Nuestro objetivo no es otro que facilitar el acceso a información científica de calidad y accesible a todos los compañeros. Algunos de los libros subidos son: Guía de antídotos en HUMV Guía rápida para tomar decisiones en Medicina Transfusional Transfusión management of the Obstetric Haemorrhage Tratamiento de las Quemaduras en Urgencias Manual de Medicina Intensiva Bioética en Pediatría Harrison: Principios de Medicina Interna Tratamiento de Fracturas Manual de Urgencias Pediátricas. En ella iremos subiendo cuantos manuales, informes, guías clínicas e información relevante vayamos recopilando. Decir que esta iniciativa no sería posible sin la cesión altruista y desinteresada de los autores de dichos manuales y libros. Nuestras más sinceras gracias. Si disponen de este tipo de información y quieren hacérnosla llegar para su difusión en este web no duden en contactarnos en el formulario al efecto. Un saludo #Recursosbibliógraficosgratuitosenmedicina#Manualesdemedicinadeemergencias#Manualesdemedicinagratis